Size: a a a
2018 September 14

Вместе с «Медузой» подготовили инструкцию «Как купить лекарство и не облажаться». Это не так просто, как можно подумать! Тут версия покороче: https://meduza.io/feature/2018/09/14/pri-pokupke-lekarstv-legko-kupit-pustyshku-narvatsya-na-moshennikov-ili-prosto-pereputat-nazvaniya-kak-etogo-izbezhat, у нас на Медиуме подлиннее (и с бонусом) — goo.gl/ErfPmG.
2018 September 15

Год назад я написал пост про wheezing (свистящие хрипы), пора его напомнить
https://m.facebook.com/story.php?story_fbid=1540365339354632&id=100001435419817
И свежая статья на ту же тему от педиатра Лидии Бабич
https://www.facebook.com/story.php?story_fbid=1840361456090131&id=847165728743047
https://m.facebook.com/story.php?story_fbid=1540365339354632&id=100001435419817
И свежая статья на ту же тему от педиатра Лидии Бабич
https://www.facebook.com/story.php?story_fbid=1840361456090131&id=847165728743047
2018 September 16

Памятки по основам терапии бронхиальной астмы
Пост скопирован у коллеги
Сделала красочные письменные планы ведения детей с бронхиальной астмой, ориентированные на самих детей (и их родителей), похожие на зарубежные аналоги (надеюсь, даже лучше). Первый вариант - оригинальный, с контактами нашей больницы и кафедры, а остальные адаптировала для всех, без имен и телефонов. Отличаются лишь первые страницы - по полу и возрасту детей на картинках)
Буду рада, если вам пригодится :)
Оригинал поста
https://www.facebook.com/permalink.php?story_fbid=2223750231189347&id=100006631740781
Пост скопирован у коллеги
Сделала красочные письменные планы ведения детей с бронхиальной астмой, ориентированные на самих детей (и их родителей), похожие на зарубежные аналоги (надеюсь, даже лучше). Первый вариант - оригинальный, с контактами нашей больницы и кафедры, а остальные адаптировала для всех, без имен и телефонов. Отличаются лишь первые страницы - по полу и возрасту детей на картинках)
Буду рада, если вам пригодится :)
Оригинал поста
https://www.facebook.com/permalink.php?story_fbid=2223750231189347&id=100006631740781
2018 September 17

Итак, конкурс закончился, пять победителей определены
Вот их вопросы и мои ответы
https://www.labirint.ru/news/21670/
Конкурс был тут
https://vk.com/wall-141911698_1227
https://www.facebook.com/SergDoc/posts/1906573709400458
Вот их вопросы и мои ответы
https://www.labirint.ru/news/21670/
Конкурс был тут
https://vk.com/wall-141911698_1227
https://www.facebook.com/SergDoc/posts/1906573709400458
2018 September 19

"Привитые - любовь, страх и вакцины"
Австралийский документальный фильм 2013 года переведён на русский язык.
Почему люди боятся прививок? Какие трагедии случаются у привитых семей, какие у непривитых? Как сделать этот непростой выбор в век интернета?
Грамотный, интересный и мудрый фильм.
https://youtu.be/GsDQPcMKJ1U
Австралийский документальный фильм 2013 года переведён на русский язык.
Почему люди боятся прививок? Какие трагедии случаются у привитых семей, какие у непривитых? Как сделать этот непростой выбор в век интернета?
Грамотный, интересный и мудрый фильм.
https://youtu.be/GsDQPcMKJ1U

Информация от Американской Академии Дерматологии (AAD) для родителей.
Когда стоит обратиться к врачу с ребенком, чтобы он осмотрел родинки (невусы)
Итак, 5 причин:
1. Изменения родинки! Невусы увеличиваются пропорционально росту ребенка.
Если родинка быстро увеличивается или изменяется (края, окраска)
Если выглядит не так, как остальные родинки ребенка. Своеобразный "гадкий утенок"
2. Родинки выступающие над кожей (куполообразные), имеющие звездчатую (зубчатую) границу, имеющие несколько цветов (коричневый, красный, синий, черный)
Это может быть Шпиц-невус. Он не опасен для жизни, но бывает похож на меланому и требует наблюдения. Иногда, эти родинки исчезают сами без всякого лечения.
3. Кровоточащие без причины (травмы) невусы
4. Большое количество родинок - более 50!
У детей могут появляться родинки! это нормально. Обычно, у молодых взрослых родинок от 12 до 20.
Но бывают наследственные синдромы, когда у ребенка множественные невусы и он нуждается в регулярном наблюдении.
Австралийское исследование выявило, что более половины пациентов с меланомой в возрасте 15-19 лет имели более 100 родинок.
5. Если у ребенка врожденный (с рождения или появившийся в течение первого года жизни ребенка) гигантский невус - более 20 см (ожидаемый размер у взрослого) Риск развития меланомы при невусах размером до 20см - 0.7 на 1 миллион.
Хорошо, если дерматолог или онколог использует в осмотре дерматоскоп (специальное оптическое устройство, которое увеличивает родинку в 10 раз и подсвечивает специальным светом)
Обследование родинок в детстве может стать полезной привычкой на всю жизнь!
Опухоли кожи хорошо лечатся на ранней стадии. Главное - вовремя обратиться к врачу!
https://www.aad.org/public/diseases/bumps-and-growths/moles/moles-in-children
Оригинал поста тут https://www.facebook.com/dermatoscopyaroslavl/posts/907474126112470
Когда стоит обратиться к врачу с ребенком, чтобы он осмотрел родинки (невусы)
Итак, 5 причин:
1. Изменения родинки! Невусы увеличиваются пропорционально росту ребенка.
Если родинка быстро увеличивается или изменяется (края, окраска)
Если выглядит не так, как остальные родинки ребенка. Своеобразный "гадкий утенок"
2. Родинки выступающие над кожей (куполообразные), имеющие звездчатую (зубчатую) границу, имеющие несколько цветов (коричневый, красный, синий, черный)
Это может быть Шпиц-невус. Он не опасен для жизни, но бывает похож на меланому и требует наблюдения. Иногда, эти родинки исчезают сами без всякого лечения.
3. Кровоточащие без причины (травмы) невусы
4. Большое количество родинок - более 50!
У детей могут появляться родинки! это нормально. Обычно, у молодых взрослых родинок от 12 до 20.
Но бывают наследственные синдромы, когда у ребенка множественные невусы и он нуждается в регулярном наблюдении.
Австралийское исследование выявило, что более половины пациентов с меланомой в возрасте 15-19 лет имели более 100 родинок.
5. Если у ребенка врожденный (с рождения или появившийся в течение первого года жизни ребенка) гигантский невус - более 20 см (ожидаемый размер у взрослого) Риск развития меланомы при невусах размером до 20см - 0.7 на 1 миллион.
Хорошо, если дерматолог или онколог использует в осмотре дерматоскоп (специальное оптическое устройство, которое увеличивает родинку в 10 раз и подсвечивает специальным светом)
Обследование родинок в детстве может стать полезной привычкой на всю жизнь!
Опухоли кожи хорошо лечатся на ранней стадии. Главное - вовремя обратиться к врачу!
https://www.aad.org/public/diseases/bumps-and-growths/moles/moles-in-children
Оригинал поста тут https://www.facebook.com/dermatoscopyaroslavl/posts/907474126112470

Осторожно, ходунки!
Лучше не покупать это приспособление малышу вовсе, а если купили - не держите его в них больше часа в день, и остерегайтесь травм
https://www.gazeta.ru/science/2018/09/19_a_11974735.shtml
Раньше о ходунках писал тут: https://vk.com/wall10208768_2861
Ссылался на эту заметку https://forums.rusmedserv.com/showthread.php?t=82158
Лучше не покупать это приспособление малышу вовсе, а если купили - не держите его в них больше часа в день, и остерегайтесь травм
https://www.gazeta.ru/science/2018/09/19_a_11974735.shtml
Раньше о ходунках писал тут: https://vk.com/wall10208768_2861
Ссылался на эту заметку https://forums.rusmedserv.com/showthread.php?t=82158
2018 September 20

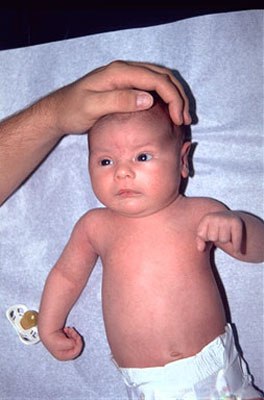
Пост о травмах плечевого нервного сплетения у новорождённого
Я, как чукча из анекдота - что вижу то пою. Вот приносили новорождённого с параличом Дюшена-Эрба, повторял матчасть, давайте и вам расскажу.
§ Что это?
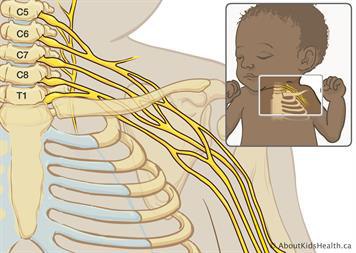
Травмы плечевого нервного сплетения (brachial plexus injury, далее ТПНС), также называемые неонатальным параличом плечевого сплетения (neonatal brachial plexus palsy) поражают в среднем 1-2 из каждой 1000 новорождённых детей, и являются одними из самых частых родовых травм.
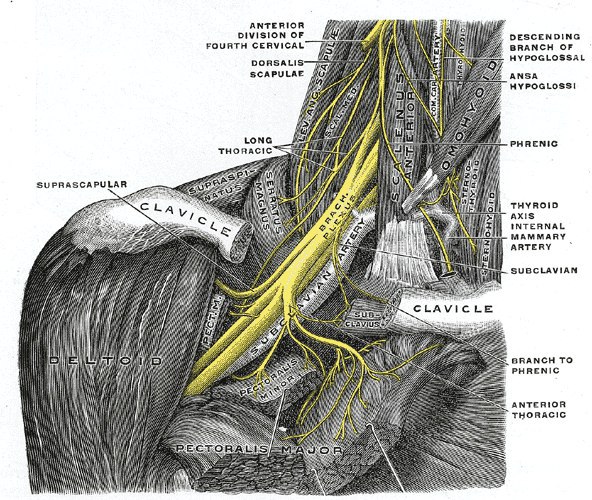
Плечевое сплетение - это группа нервных стволов, которые проходят от позвоночника - под ключицей - через подмышечную впадину - по внутренней стороне плеча - и дальше в руку.
§ В чем причина таких травм?
Одной из наиболее распространенных причин развития ТПНС у младенцев является чрезмерное растяжение и/или сдавление плечевого сплетения во время родов. В большинстве случаев речь идет о стрессовых и сложных родах, особенно тех, в которых используется наложение акушерских щипцов или вакуумного инструмента.
§ То есть виноваты акушеры? Так я и знал(а)! Мы же просили кесарево!
Это очень инфантильная и несправедливая позиция. Акушеры не от хорошей жизни иногда выбирают агрессивные методики экстренного родоразрешения, а по очень серьёзным или даже жизненным показаниям (выбор может стоять между жизнью плода/матери и щипцами); кесарево сечение - это тоже не молнию на сумке расстегнуть, это серьёзная операция со своими рисками. Так что опасайтесь примитивных суждений и категоричных вердиктов, они почти всегда несправедливы.
Помимо травматичных методик родоразрешения, факторами риска травм плечевого сплетения являются:
- роды в ягодичном предлежании
- крупный вес и длина ребёнка (макросомия плода)
- вклинение и застревание плеч младенца в тазовой области матери более 1 минуты (дистоция плечиков)
- диабет у матери
- недоразвитие мышц шеи
- ожирение у матери.
Травма плечевого сплетения может возникнуть, если врач применит чрезмерное давление или вытягивание ребенка во время самопроизвольных родов. Например, когда головка ребенка уже вышла, но плечи вклинились в тазовую область матери. В таком случае возникает угроза асфиксии ребенка, или развития другого опасного медицинского осложнения - и врачу приходится выводить плечико, прикладывая чрезмерное усилие. Это может привести к разрыву или растяжению плечевого сплетения, перелому ключицы и другим травмам, однако у врача в такой ситуации нет другого выбора, кроме как "из двух зол меньшее".
В некоторых случаях чрезмерно интенсивные схватки могут привести к травмам плечевого сплетения. Если роды затягиваются и ребенок застрял в родовом канале, схватки матери могут вызвать чрезмерное давление на голову и плечи ребёнка, что также может приводить к синякам, разрывам и переломам. См также видео внизу поста.
§ Какие виды травм плечевого сплетения бывают?
Есть несколько типов травм плечевого сплетения, одни из них более распространены и менее опасны, другие встречаются реже, но часто оставляют стойкие неврологические дефекты.
¿ Нейрапраксия
Нейрапраксия - наиболее распространенный и наименее тяжелый тип травмы плечевого сплетения, он характеризуется незначительными сдавлениями или разрывами в нервах.
Повреждения при нейрапраксии затрагивают только оболочку нерва, а сами проводящие пути не поражаются. Тем не менее, нейрапраксия может причинять боль и дискомфорт, пока не разрешится.
Симптомы нейрапраксии могут включать:
- Мышечную слабость в зоне поражения
- Жжение, покалывание и/или онемение в пораженной области
- Повышенную чувствительность (гиперестезию) в пораженной области
- Ложные ощущения (парестезии)
Поскольку это самая лёгкая травма плечевого сплетения, она обычно самопроивольно разрешается в течение нескольких месяцев.
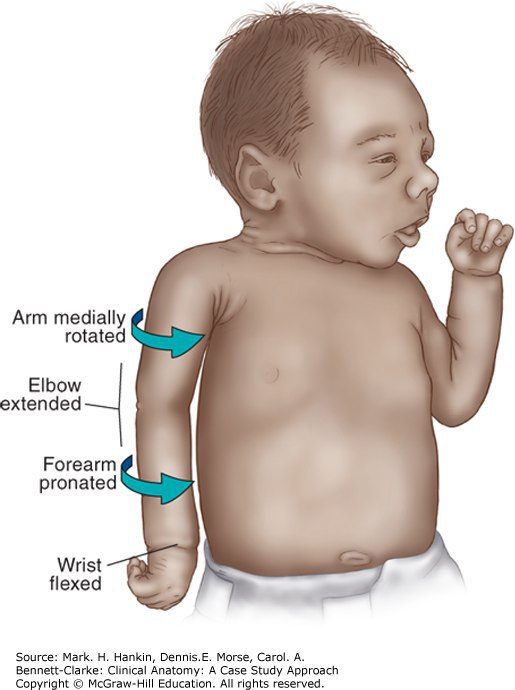
¿ Паралич Дюшена-Эрба
Паралич Дюшена-Эрба (ПДЭ) является классическим проявлением травмы плечевого сплетения. Он возникает при поражении верхних стволов нервов.
Проявления ПДЭ:
- Полный или частичный паралич в пораженной руке, возникающий сразу после рождения
- Потеря чувствительной и/или двигательной функции в пораженной руке
Я, как чукча из анекдота - что вижу то пою. Вот приносили новорождённого с параличом Дюшена-Эрба, повторял матчасть, давайте и вам расскажу.
§ Что это?
Травмы плечевого нервного сплетения (brachial plexus injury, далее ТПНС), также называемые неонатальным параличом плечевого сплетения (neonatal brachial plexus palsy) поражают в среднем 1-2 из каждой 1000 новорождённых детей, и являются одними из самых частых родовых травм.
Плечевое сплетение - это группа нервных стволов, которые проходят от позвоночника - под ключицей - через подмышечную впадину - по внутренней стороне плеча - и дальше в руку.
§ В чем причина таких травм?
Одной из наиболее распространенных причин развития ТПНС у младенцев является чрезмерное растяжение и/или сдавление плечевого сплетения во время родов. В большинстве случаев речь идет о стрессовых и сложных родах, особенно тех, в которых используется наложение акушерских щипцов или вакуумного инструмента.
§ То есть виноваты акушеры? Так я и знал(а)! Мы же просили кесарево!
Это очень инфантильная и несправедливая позиция. Акушеры не от хорошей жизни иногда выбирают агрессивные методики экстренного родоразрешения, а по очень серьёзным или даже жизненным показаниям (выбор может стоять между жизнью плода/матери и щипцами); кесарево сечение - это тоже не молнию на сумке расстегнуть, это серьёзная операция со своими рисками. Так что опасайтесь примитивных суждений и категоричных вердиктов, они почти всегда несправедливы.
Помимо травматичных методик родоразрешения, факторами риска травм плечевого сплетения являются:
- роды в ягодичном предлежании
- крупный вес и длина ребёнка (макросомия плода)
- вклинение и застревание плеч младенца в тазовой области матери более 1 минуты (дистоция плечиков)
- диабет у матери
- недоразвитие мышц шеи
- ожирение у матери.
Травма плечевого сплетения может возникнуть, если врач применит чрезмерное давление или вытягивание ребенка во время самопроизвольных родов. Например, когда головка ребенка уже вышла, но плечи вклинились в тазовую область матери. В таком случае возникает угроза асфиксии ребенка, или развития другого опасного медицинского осложнения - и врачу приходится выводить плечико, прикладывая чрезмерное усилие. Это может привести к разрыву или растяжению плечевого сплетения, перелому ключицы и другим травмам, однако у врача в такой ситуации нет другого выбора, кроме как "из двух зол меньшее".
В некоторых случаях чрезмерно интенсивные схватки могут привести к травмам плечевого сплетения. Если роды затягиваются и ребенок застрял в родовом канале, схватки матери могут вызвать чрезмерное давление на голову и плечи ребёнка, что также может приводить к синякам, разрывам и переломам. См также видео внизу поста.
§ Какие виды травм плечевого сплетения бывают?
Есть несколько типов травм плечевого сплетения, одни из них более распространены и менее опасны, другие встречаются реже, но часто оставляют стойкие неврологические дефекты.
¿ Нейрапраксия
Нейрапраксия - наиболее распространенный и наименее тяжелый тип травмы плечевого сплетения, он характеризуется незначительными сдавлениями или разрывами в нервах.
Повреждения при нейрапраксии затрагивают только оболочку нерва, а сами проводящие пути не поражаются. Тем не менее, нейрапраксия может причинять боль и дискомфорт, пока не разрешится.
Симптомы нейрапраксии могут включать:
- Мышечную слабость в зоне поражения
- Жжение, покалывание и/или онемение в пораженной области
- Повышенную чувствительность (гиперестезию) в пораженной области
- Ложные ощущения (парестезии)
Поскольку это самая лёгкая травма плечевого сплетения, она обычно самопроивольно разрешается в течение нескольких месяцев.
¿ Паралич Дюшена-Эрба
Паралич Дюшена-Эрба (ПДЭ) является классическим проявлением травмы плечевого сплетения. Он возникает при поражении верхних стволов нервов.
Проявления ПДЭ:
- Полный или частичный паралич в пораженной руке, возникающий сразу после рождения
- Потеря чувствительной и/или двигательной функции в пораженной руке

- Пораженная рука младенца приведена к туловищу в полусогнутом положении, либо атонично лежит вдоль тела.
Тяжесть и продолжительность клинических проявлений зависят от глубины травмы. Часто ПДЭ проходит сам в течение 1-3 месяцев, но восстановление иногда бывает неполным, или вовсе не наступает; хорошим прогностическим признаком является положительная динамика в первые две недели жизни.
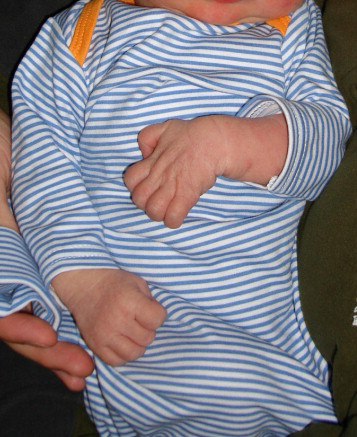
¿ Паралич Клумпке
Паралич Клумпке возникает при травме нижних стволов плечевого сплетения, и проявляется примерно теми же симптомами, что и паралич Дюшена-Эрба, но поражает другие группы мышц, и имеет свои клинические особенности.
Паралич Клюмпке встречается на 2-3 порядка реже, чем паралич Дюшена-Эрба, и почти обязательным условием его возникновения являются роды в ягодичном предлежании. Он часто сочетается с синдромом Горнера (птоз, миоз, ангидроз, энофтальм).
Если для паралича Дюшена-Эрба характерно положение руки как у "официанта, просящего чаевые" http://pediatricneuro.com/alfonso/Img0001aL.jpg , то для паралича Клюмпке характерна кисть, сведенная в форме "когтистой лапки" https://ars.els-cdn.com/content/image/1-s2.0-S0363502313005613-gr2.jpg ; оба эти признака являются частыми, но не обязательными.
Обычно паралич Клюмпке проходит сам в течение 1-3 месяцев, но восстановление иногда бывает неполным, или вовсе не наступает; хорошим прогностическим признаком является положительная динамика в первые две недели жизни.
¿ Неврома
Неврома возникает, когда после травмы плечевого сплетения, в окружающих его тканях развивается рубцовая ткань, вызывая чрезмерное давление на поврежденный нерв. Это затрудняет прохождение нервных импульсов к мышцам и обратно.
Неврома может пройти бесследно сама по себе, если рубцовая ткань скудная и негрубая. Однако, если рубец крупный, может потребоваться операция для удаления рубцовой ткани и освобождения нервных стволов.
§ Как врач определяет диагноз ТПНС?
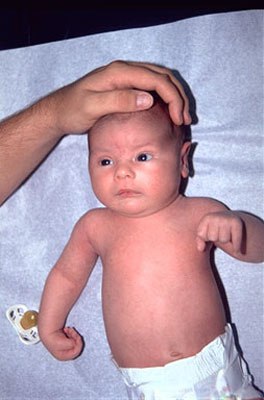
Помимо обычного наблюдения за лежащим младенцем, при котором видно отсутствие спонтанных движений в пораженной руке и/или спастическое вынужденное положение кисти, врач проверит рефлекс Моро: если младенца напугать (хлопком в ладоши или ударом по пеленальному столику) он обычно симметрично раскидывает руки в стороны, а затем обнимает себя. При ТПНС он будет это делать только здоровой рукой, вторая не среагирует, или будет грубая асимметрия и скудность движений в больной руке, по сравнению со здоровой. См также видео внизу поста.
У врача есть целый набор подобных клинических приёмов, чтобы определить степень подвижности пораженной руки. Кроме того, врач проведет физикальный осмотр, может назначить дополнительные тесты, например рентгенографическое исследование, чтобы исключить перелом ключицы. Врач сравнит размеры рук, чтобы убедиться, что травма произошла именно в родах, а не во время беременности (во втором случае пораженная рука отстает в размерах от здоровой). Все это влияет на выбор терапии и прогноз.
§ Раз ТПНС обычно связаны с тяжелыми родами, вероятно паралич руки часто сочетается с другими травмами?
Да, именно так. Как опытный грибник, найдя один гриб, не сразу уходит с этого места, а сперва проверяет ближайшие окрестности - так опытный неонатолог или педиатр, найдя паралич руки, прицельно проверяет симптомы самых частых сочетанных травм:
- перелома ключицы и плеча
- кривошеи
- кефалогематомы
- паралича лицевого нерва
- паралича диафрагмы.
§ Как это лечится?
Как сказано выше, вид и объем лечения будет зависеть от типа и тяжести травмы. Большинство детей излечиваются и полностью восстанавливают подвижность руки без всякого лечения или с помощью терапии физическими упражнениями.
Тяжесть и продолжительность клинических проявлений зависят от глубины травмы. Часто ПДЭ проходит сам в течение 1-3 месяцев, но восстановление иногда бывает неполным, или вовсе не наступает; хорошим прогностическим признаком является положительная динамика в первые две недели жизни.
¿ Паралич Клумпке
Паралич Клумпке возникает при травме нижних стволов плечевого сплетения, и проявляется примерно теми же симптомами, что и паралич Дюшена-Эрба, но поражает другие группы мышц, и имеет свои клинические особенности.
Паралич Клюмпке встречается на 2-3 порядка реже, чем паралич Дюшена-Эрба, и почти обязательным условием его возникновения являются роды в ягодичном предлежании. Он часто сочетается с синдромом Горнера (птоз, миоз, ангидроз, энофтальм).
Если для паралича Дюшена-Эрба характерно положение руки как у "официанта, просящего чаевые" http://pediatricneuro.com/alfonso/Img0001aL.jpg , то для паралича Клюмпке характерна кисть, сведенная в форме "когтистой лапки" https://ars.els-cdn.com/content/image/1-s2.0-S0363502313005613-gr2.jpg ; оба эти признака являются частыми, но не обязательными.
Обычно паралич Клюмпке проходит сам в течение 1-3 месяцев, но восстановление иногда бывает неполным, или вовсе не наступает; хорошим прогностическим признаком является положительная динамика в первые две недели жизни.
¿ Неврома
Неврома возникает, когда после травмы плечевого сплетения, в окружающих его тканях развивается рубцовая ткань, вызывая чрезмерное давление на поврежденный нерв. Это затрудняет прохождение нервных импульсов к мышцам и обратно.
Неврома может пройти бесследно сама по себе, если рубцовая ткань скудная и негрубая. Однако, если рубец крупный, может потребоваться операция для удаления рубцовой ткани и освобождения нервных стволов.
§ Как врач определяет диагноз ТПНС?
Помимо обычного наблюдения за лежащим младенцем, при котором видно отсутствие спонтанных движений в пораженной руке и/или спастическое вынужденное положение кисти, врач проверит рефлекс Моро: если младенца напугать (хлопком в ладоши или ударом по пеленальному столику) он обычно симметрично раскидывает руки в стороны, а затем обнимает себя. При ТПНС он будет это делать только здоровой рукой, вторая не среагирует, или будет грубая асимметрия и скудность движений в больной руке, по сравнению со здоровой. См также видео внизу поста.
У врача есть целый набор подобных клинических приёмов, чтобы определить степень подвижности пораженной руки. Кроме того, врач проведет физикальный осмотр, может назначить дополнительные тесты, например рентгенографическое исследование, чтобы исключить перелом ключицы. Врач сравнит размеры рук, чтобы убедиться, что травма произошла именно в родах, а не во время беременности (во втором случае пораженная рука отстает в размерах от здоровой). Все это влияет на выбор терапии и прогноз.
§ Раз ТПНС обычно связаны с тяжелыми родами, вероятно паралич руки часто сочетается с другими травмами?
Да, именно так. Как опытный грибник, найдя один гриб, не сразу уходит с этого места, а сперва проверяет ближайшие окрестности - так опытный неонатолог или педиатр, найдя паралич руки, прицельно проверяет симптомы самых частых сочетанных травм:
- перелома ключицы и плеча
- кривошеи
- кефалогематомы
- паралича лицевого нерва
- паралича диафрагмы.
§ Как это лечится?
Как сказано выше, вид и объем лечения будет зависеть от типа и тяжести травмы. Большинство детей излечиваются и полностью восстанавливают подвижность руки без всякого лечения или с помощью терапии физическими упражнениями.

Коллегам
https://emedicine.medscape.com/article/317057-overview
https://cyberleninka.ru/article/n/rodovoy-paralich-klyumpke-suschestvuet-li-on-na-samom-dele
http://emedicine.medscape.com/article/1877731-overview
http://www.ncbi.nlm.nih.gov/pubmed/15352592
http://neurosurgery.med.nyu.edu/conditions-we-treat/z-conditions-guide/traumatic-brachial-plexus-injury
http://www.ncbi.nlm.nih.gov/pubmed/24329160
https://emedicine.medscape.com/article/317057-overview
https://cyberleninka.ru/article/n/rodovoy-paralich-klyumpke-suschestvuet-li-on-na-samom-dele
http://emedicine.medscape.com/article/1877731-overview
http://www.ncbi.nlm.nih.gov/pubmed/15352592
http://neurosurgery.med.nyu.edu/conditions-we-treat/z-conditions-guide/traumatic-brachial-plexus-injury
http://www.ncbi.nlm.nih.gov/pubmed/24329160

В некоторых случаях требуется хирургическое вмешательство для освобождения нервов из невромы. В некоторых случаях, при полном разрушении нерва и строго в раннем возрасте, может быть полезной микрохирургическая операция по трансплантации нерва: когда нерв от здоровой и менее значимой мышцы выделяют и пересаживают на место разрушенного нерва в плечевом сплетении. Этот метод терапии не способен сделать руку здоровой, однако во многих случаях такая операция позволяет увеличить объем движений, и хотя бы частично использовать руку в дальнейшей жизни.
Важно отметить, что операция обычно откладывается до трех месяцев жизни, так как высока вероятность того, что паралич пройдет сам, хотя бы частично.
Большинство младенцев, перенесших травмы плечевого сплетения, восстанавливаются в течение первых трех месяцев; во многих случаях врач может порекомендовать терапию физическими упражнениями и ежедневный массаж поврежденной области.
§ Как проводится физическая терапия?
Цель физиотерапии - помочь младенцам развить мышцы и невры в пораженной области и, в конечном итоге, максимально восстановить фукнциональность поврежденной руки. Массаж, сгибание/разгибание до предела диапазона движений суставов, растяжка и силовые упражнения - все это типичные физиотерапевтические действия (см ссылку на видео внизу поста). Особенно важна и эффективна физиотерапия после проведенной хирургической операции.
Физиотерапию целесообразно начинать после второй-третьей недели жизни, чтобы дать возможность зажить первичным травмам в плече; в первые недели после травмы плечо болит, и упражнения могут доставлять слишком много боли младенцу.
Медикаментозная терапия назначается редко, и имеет целью лишь облегчить боль и помочь ослабить мышцы, которые давят на нервы.
§ Каковы прогнозы?
Большинство младенцев полностью излечиваются от травм плечевого сплетения, восстанавливают движения в руке в полном объёме. Однако, если функция руки не восстановилась в течение трех-шести месяцев, прогнозы менее оптимистичны; у таких детей парезы или параличи могут оставаться пожизненно.
Чем тяжелее травма, тем меньше шансов на полное выздоровление. По данным исследований, шансы на полное восстановление функций руки после тяжелых поражений составляют не более 50%. Для менее тяжелых травм плечевого сплетения, которые однако, требуют хирургического вмешательства, успешные исходы составляют до 90%.
Важно отметить, однако, что каждая травма и каждая ситуация уникальны. Врачи объяснят родителям прогнозы и объем лечения в зависимости от конкретных травм и особенностей у конкретного ребенка.
§ Как живут дети, у которых паралич не прошел, несмотря на лечение?
У некоторых детей пораженная рука имеет заметно меньшие размеры, чем здоровая рука. Это происходит потому, что нервы - это не только "электропровода", они еще и влияют на рост тканей. Хотя пораженная рука будет продолжать расти по мере взросления ребенка, темпы ее роста будут ниже чем у здоровой руки, и разница в размерах станет более заметной со временем.
Дети очень легко адаптируются. Поддерживайте и ободряйте их, сфокусируйте их на тех занятиях, которые у них получаются лучше. Это поможет вашему ребенку развить здоровое чувство собственного достоинства и компенсировать любые ограничения в предстоящей жизни.
PS под постом - глава о ТПНС из Нельсона 17
Почитать подробнее:
Пациентам:
https://www.birthinjuryguide.org/brachial-plexus-injury/
https://orthoinfo.aaos.org/en/diseases--conditions/erbs-palsy-brachial-plexus-birth-palsy
http://www.childrenshospital.org/health-topics/conditions/brachial-plexus-birth-palsy
http://www.nlm.nih.gov/medlineplus/ency/article/001395.htm
Видео новорождённого с параличом https://youtu.be/RGooCZl3_-s
Видео младенца с параличом https://youtu.be/f4EchvNu1sk
Видео схема травмы https://youtu.be/v9pXVQGb0XQ
Видео физических упражнений для малыша https://youtu.be/bvKrUEehkKc
Важно отметить, что операция обычно откладывается до трех месяцев жизни, так как высока вероятность того, что паралич пройдет сам, хотя бы частично.
Большинство младенцев, перенесших травмы плечевого сплетения, восстанавливаются в течение первых трех месяцев; во многих случаях врач может порекомендовать терапию физическими упражнениями и ежедневный массаж поврежденной области.
§ Как проводится физическая терапия?
Цель физиотерапии - помочь младенцам развить мышцы и невры в пораженной области и, в конечном итоге, максимально восстановить фукнциональность поврежденной руки. Массаж, сгибание/разгибание до предела диапазона движений суставов, растяжка и силовые упражнения - все это типичные физиотерапевтические действия (см ссылку на видео внизу поста). Особенно важна и эффективна физиотерапия после проведенной хирургической операции.
Физиотерапию целесообразно начинать после второй-третьей недели жизни, чтобы дать возможность зажить первичным травмам в плече; в первые недели после травмы плечо болит, и упражнения могут доставлять слишком много боли младенцу.
Медикаментозная терапия назначается редко, и имеет целью лишь облегчить боль и помочь ослабить мышцы, которые давят на нервы.
§ Каковы прогнозы?
Большинство младенцев полностью излечиваются от травм плечевого сплетения, восстанавливают движения в руке в полном объёме. Однако, если функция руки не восстановилась в течение трех-шести месяцев, прогнозы менее оптимистичны; у таких детей парезы или параличи могут оставаться пожизненно.
Чем тяжелее травма, тем меньше шансов на полное выздоровление. По данным исследований, шансы на полное восстановление функций руки после тяжелых поражений составляют не более 50%. Для менее тяжелых травм плечевого сплетения, которые однако, требуют хирургического вмешательства, успешные исходы составляют до 90%.
Важно отметить, однако, что каждая травма и каждая ситуация уникальны. Врачи объяснят родителям прогнозы и объем лечения в зависимости от конкретных травм и особенностей у конкретного ребенка.
§ Как живут дети, у которых паралич не прошел, несмотря на лечение?
У некоторых детей пораженная рука имеет заметно меньшие размеры, чем здоровая рука. Это происходит потому, что нервы - это не только "электропровода", они еще и влияют на рост тканей. Хотя пораженная рука будет продолжать расти по мере взросления ребенка, темпы ее роста будут ниже чем у здоровой руки, и разница в размерах станет более заметной со временем.
Дети очень легко адаптируются. Поддерживайте и ободряйте их, сфокусируйте их на тех занятиях, которые у них получаются лучше. Это поможет вашему ребенку развить здоровое чувство собственного достоинства и компенсировать любые ограничения в предстоящей жизни.
PS под постом - глава о ТПНС из Нельсона 17
Почитать подробнее:
Пациентам:
https://www.birthinjuryguide.org/brachial-plexus-injury/
https://orthoinfo.aaos.org/en/diseases--conditions/erbs-palsy-brachial-plexus-birth-palsy
http://www.childrenshospital.org/health-topics/conditions/brachial-plexus-birth-palsy
http://www.nlm.nih.gov/medlineplus/ency/article/001395.htm
Видео новорождённого с параличом https://youtu.be/RGooCZl3_-s
Видео младенца с параличом https://youtu.be/f4EchvNu1sk
Видео схема травмы https://youtu.be/v9pXVQGb0XQ
Видео физических упражнений для малыша https://youtu.be/bvKrUEehkKc





 для всех_5255969655863902760.jpg)