Size: a a a
2020 July 04

Фонд Выход опубликовал отличную ЧаВошку про "Что такое аутизм". Рекомендую. Вот их описание проекта
В фонд поступает огромное количество вопросов об аутизме: от СМИ, от родителей, от общественности. В чем причины аутизма? Какими методами эффективно помогать ребенку с аутизмом? Это расстройство передается по наследству? Или его вызывают прививки? За годы нашей работы вопросов накопилось множество — и проект «100 вопросов про аутизм» призван ответить на них все сразу.
Информация в «100 вопросах» разделена на 7 разделов: «Признаки и диагностика РАС», «Статистика и эпидемиология», «Причины», «Помощь и наука», «Аутизм и государство», «Инклюзия и сегрегация», «Общественный дискурс». На каждый вопрос дается короткий и развернутый ответ и приводится комментарий эксперта — исследователя или практика в сфере РАС.
Проект будет постепенно пополняться новыми ответами, поэтому обязательно следите за обновлениями! Надеемся, что с его запуском вопросов про аутизм станет меньше, а знания – больше.
https://question.autism.help/?_ga=2.253669901.585838461.1593884845-1403544238.1593884845
В фонд поступает огромное количество вопросов об аутизме: от СМИ, от родителей, от общественности. В чем причины аутизма? Какими методами эффективно помогать ребенку с аутизмом? Это расстройство передается по наследству? Или его вызывают прививки? За годы нашей работы вопросов накопилось множество — и проект «100 вопросов про аутизм» призван ответить на них все сразу.
Информация в «100 вопросах» разделена на 7 разделов: «Признаки и диагностика РАС», «Статистика и эпидемиология», «Причины», «Помощь и наука», «Аутизм и государство», «Инклюзия и сегрегация», «Общественный дискурс». На каждый вопрос дается короткий и развернутый ответ и приводится комментарий эксперта — исследователя или практика в сфере РАС.
Проект будет постепенно пополняться новыми ответами, поэтому обязательно следите за обновлениями! Надеемся, что с его запуском вопросов про аутизм станет меньше, а знания – больше.
https://question.autism.help/?_ga=2.253669901.585838461.1593884845-1403544238.1593884845
2020 July 05

Интересный исторический пост. Будьте аккуратны с пирожными в жару
https://www.facebook.com/story.php?story_fbid=2966620686754211&id=100002189265065
Современному врачу с первых строк понятно, что речь идет о стафилококковой пищевой токсикоинфекции (ПТИ), классической причине Food Poisoning (не путать с гастроэнтеритом! в отличие от него - ПТИ не заразны)
https://www.cdc.gov/foodsafety/diseases/staphylococcal.html
https://emedicine.medscape.com/article/964048-overview
https://emedicine.medscape.com/article/175569-overview
а если быть точным - конкретно о Staphylococcal Enterotoxin B
https://emedicine.medscape.com/article/830715-overview
Но для врачей того времени это была настоящая загадка. Воистину, мы карлики, стоящие на плечах великанов (с)
https://www.facebook.com/story.php?story_fbid=2966620686754211&id=100002189265065
Современному врачу с первых строк понятно, что речь идет о стафилококковой пищевой токсикоинфекции (ПТИ), классической причине Food Poisoning (не путать с гастроэнтеритом! в отличие от него - ПТИ не заразны)
https://www.cdc.gov/foodsafety/diseases/staphylococcal.html
https://emedicine.medscape.com/article/964048-overview
https://emedicine.medscape.com/article/175569-overview
а если быть точным - конкретно о Staphylococcal Enterotoxin B
https://emedicine.medscape.com/article/830715-overview
Но для врачей того времени это была настоящая загадка. Воистину, мы карлики, стоящие на плечах великанов (с)
2020 July 06

#Биомолекула_спецпроект
Иммунизации все возрасты покорны
Если у вас слово “прививка” прочно ассоциируется с младенцами или дрожащими у медпункта школьниками, то самое время изменить это ложное представление о вакцинации!
“А что в этом ложного?”, — спросите вы. Хотя бы то, что ветрянка и коклюш, очень часто называемые “детскими” болезнями, для взрослых могут быть гораздо опаснее! Например, летальность от ветрянки для них в 30–40 раз выше, чем для детей, а при коклюше 4% взрослых ломают ребра от кашля.
Что же делать взрослому, который хочет защитить от инфекций себя и своих близких? С какой прививки начать и к кому обратиться за помощью? Чтобы узнать ответы на эти важные вопросы, рекомендуем прочитать нашу новую статью спецпроекта “Вакцинация”.
Узнать больше можно тут: https://bit.ly/AdultsVaccinesBM
Партнер публикации этой статьи — «Санофи Пастер», подразделение биофармацевтической компании «Санофи».
Автор: Анастасия Волчок
Иммунизации все возрасты покорны
Если у вас слово “прививка” прочно ассоциируется с младенцами или дрожащими у медпункта школьниками, то самое время изменить это ложное представление о вакцинации!
“А что в этом ложного?”, — спросите вы. Хотя бы то, что ветрянка и коклюш, очень часто называемые “детскими” болезнями, для взрослых могут быть гораздо опаснее! Например, летальность от ветрянки для них в 30–40 раз выше, чем для детей, а при коклюше 4% взрослых ломают ребра от кашля.
Что же делать взрослому, который хочет защитить от инфекций себя и своих близких? С какой прививки начать и к кому обратиться за помощью? Чтобы узнать ответы на эти важные вопросы, рекомендуем прочитать нашу новую статью спецпроекта “Вакцинация”.
Узнать больше можно тут: https://bit.ly/AdultsVaccinesBM
Партнер публикации этой статьи — «Санофи Пастер», подразделение биофармацевтической компании «Санофи».
Автор: Анастасия Волчок
2020 July 07

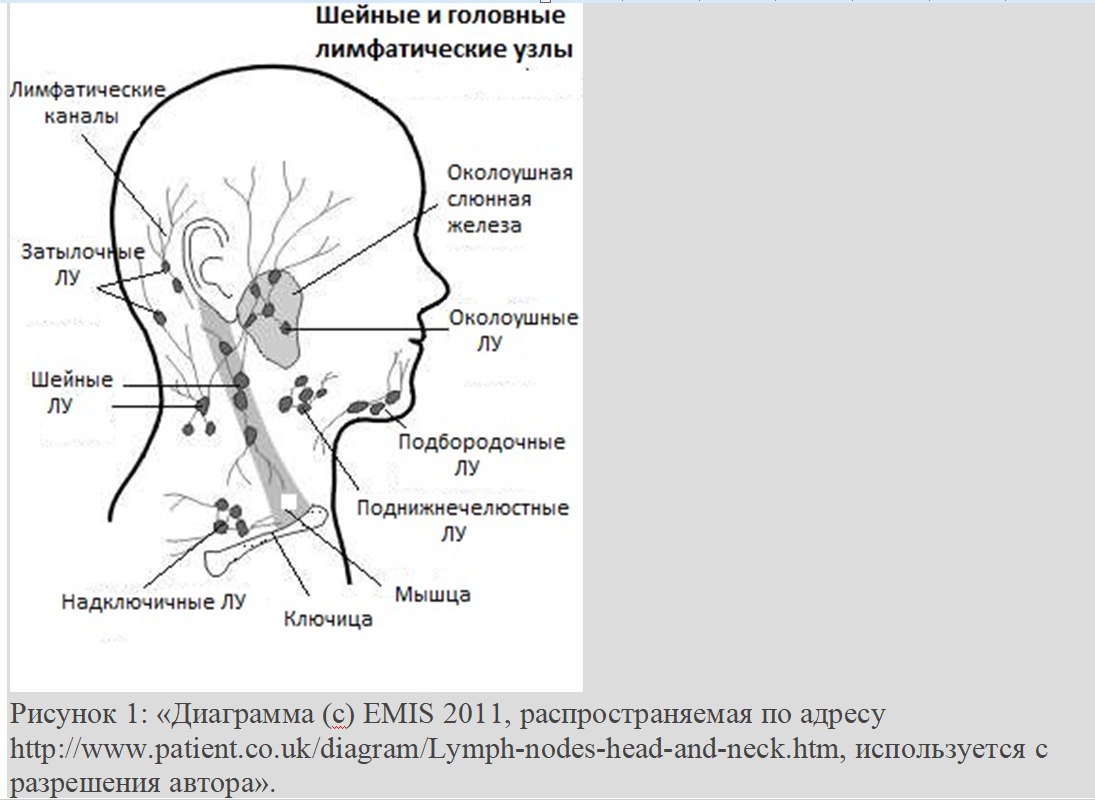
Пост о лимфаденопатии, для коллег
Для пациентов, напомню, есть этот пост:
https://vk.com/wall-141911698_688
https://www.facebook.com/SergDoc/posts/1621903537867478
Заметка является чуть адаптированным переводом этой статьи: https://learn.pediatrics.ubc.ca/body-systems/hematology-oncology/approach-to-lymphadenopathy-2/ Перевод выполнен подписчицей моего блога и моей пациенткой, за что ей большое спасибо.
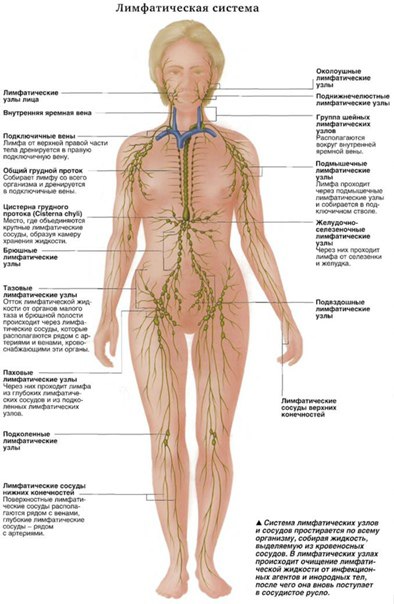
§ Определение
Лимфаденопатия – это увеличение лимфатических узлов. Зачастую этот процесс вторичен по отношению к инфекции. Как правило, он является доброкачественным и не требующим лечения. Вирусные или бактериальные инфекции вызывают локальную реакцию лимфоцитов и макрофагов, вследствие чего и увеличиваются лимфоузлы. Также может наблюдаться инфильтрация воспалительными клетками при инфекциях, затрагивающих лимфатический узел (лимфаденит). Наконец, крайне важно исключить более редкие и серьезные причины увеличения лимфатических узлов, такие как лимфомы или лейкемии, которые связаны с пролиферацией неопластических лимфоцитов или макрофагов.
Обычно лимфоидная ткань увеличивается до периода полового созревания, а затем подвергается постепенной атрофии в течение всей оставшейся жизни. В норме лимфатические узлы наиболее заметны у детей в возрасте от 4 до 8 лет.
§ Анамнез
Наиболее часто лимфаденопатия встречается у маленьких детей, чья незрелая иммунная система чаще реагирует на переносимые инфекции. Причин лимфаденопатии может быть множество, и, следовательно, тщательный сбор анамнеза и оценка физического состояния пациента имеют решающее значение для постановки конечного диагноза. Особенно важно исключить возможность наличия новообразований.
Ниже приведены ключевые моменты, на которые стоит обратить внимание при выявлении причины лимфаденопатии:
1. Характеристика лимфатического узла (ов). Первые проявления, размер, течение болезни. Боль или покраснение в области ЛУ. Генерализованный или локальный характер. Связанные симптомы.
2. Недавно перенесенные инфекции. Переносил ли пациент инфекционное заболевание, которое может объяснить возникновение лимфаденопатии? Наличие симптомов заболеваний верхних дыхательных путей. Прочие респираторные симптомы. Сыпь. Изменения во внешнем виде или характере испражнений. Любая боль в костях или суставах. Изменения в зрении. Головные боли.
3. Системные симптомы. Лихорадка, ночная потливость, потеря веса.
4. Повреждения кожи или травмы. Кошачьи царапины. Укусы животных / насекомых. Другие открытые раны. Зубные абсцессы.
5. Общее состояние здоровья. Прошлые госпитализации. Какие-либо текущие проблемы со здоровьем. Перенесенные операции. Прошлые обращения ко врачу.
6. Недавние путешествия и контакты. Возможность инфицирования во время путешествия. Наличие выявленных контактов с инфицированными людьми. Контакт с вирусом Эпштейн-Барр, цитомегаловирусом, туберкулезом.
7. Статус иммунизации. Вакцинация против кори, краснухи и паротита накануне.
8. Прием лекарственных препаратов. Например, карбемазепина или фенитоина. Существует большое количество лекарств, которые могут вызвать лимфаденопатию.
9. Аллергия.
10. У подростков также важно спросить об употреблении наркотиков и их сексуальной жизни.
11. Наличие кошек. Подумайте о токсоплазмозе и бартонеллезе.
12. Питание. Употребление в пищу непастеризованного животного молока (бруцеллез) или недоваренного мяса (токсоплазмоз, туляремия).
§ Клиническое обследование
Для пациентов, напомню, есть этот пост:
https://vk.com/wall-141911698_688
https://www.facebook.com/SergDoc/posts/1621903537867478
Заметка является чуть адаптированным переводом этой статьи: https://learn.pediatrics.ubc.ca/body-systems/hematology-oncology/approach-to-lymphadenopathy-2/ Перевод выполнен подписчицей моего блога и моей пациенткой, за что ей большое спасибо.
§ Определение
Лимфаденопатия – это увеличение лимфатических узлов. Зачастую этот процесс вторичен по отношению к инфекции. Как правило, он является доброкачественным и не требующим лечения. Вирусные или бактериальные инфекции вызывают локальную реакцию лимфоцитов и макрофагов, вследствие чего и увеличиваются лимфоузлы. Также может наблюдаться инфильтрация воспалительными клетками при инфекциях, затрагивающих лимфатический узел (лимфаденит). Наконец, крайне важно исключить более редкие и серьезные причины увеличения лимфатических узлов, такие как лимфомы или лейкемии, которые связаны с пролиферацией неопластических лимфоцитов или макрофагов.
Обычно лимфоидная ткань увеличивается до периода полового созревания, а затем подвергается постепенной атрофии в течение всей оставшейся жизни. В норме лимфатические узлы наиболее заметны у детей в возрасте от 4 до 8 лет.
§ Анамнез
Наиболее часто лимфаденопатия встречается у маленьких детей, чья незрелая иммунная система чаще реагирует на переносимые инфекции. Причин лимфаденопатии может быть множество, и, следовательно, тщательный сбор анамнеза и оценка физического состояния пациента имеют решающее значение для постановки конечного диагноза. Особенно важно исключить возможность наличия новообразований.
Ниже приведены ключевые моменты, на которые стоит обратить внимание при выявлении причины лимфаденопатии:
1. Характеристика лимфатического узла (ов). Первые проявления, размер, течение болезни. Боль или покраснение в области ЛУ. Генерализованный или локальный характер. Связанные симптомы.
2. Недавно перенесенные инфекции. Переносил ли пациент инфекционное заболевание, которое может объяснить возникновение лимфаденопатии? Наличие симптомов заболеваний верхних дыхательных путей. Прочие респираторные симптомы. Сыпь. Изменения во внешнем виде или характере испражнений. Любая боль в костях или суставах. Изменения в зрении. Головные боли.
3. Системные симптомы. Лихорадка, ночная потливость, потеря веса.
4. Повреждения кожи или травмы. Кошачьи царапины. Укусы животных / насекомых. Другие открытые раны. Зубные абсцессы.
5. Общее состояние здоровья. Прошлые госпитализации. Какие-либо текущие проблемы со здоровьем. Перенесенные операции. Прошлые обращения ко врачу.
6. Недавние путешествия и контакты. Возможность инфицирования во время путешествия. Наличие выявленных контактов с инфицированными людьми. Контакт с вирусом Эпштейн-Барр, цитомегаловирусом, туберкулезом.
7. Статус иммунизации. Вакцинация против кори, краснухи и паротита накануне.
8. Прием лекарственных препаратов. Например, карбемазепина или фенитоина. Существует большое количество лекарств, которые могут вызвать лимфаденопатию.
9. Аллергия.
10. У подростков также важно спросить об употреблении наркотиков и их сексуальной жизни.
11. Наличие кошек. Подумайте о токсоплазмозе и бартонеллезе.
12. Питание. Употребление в пищу непастеризованного животного молока (бруцеллез) или недоваренного мяса (токсоплазмоз, туляремия).
§ Клиническое обследование

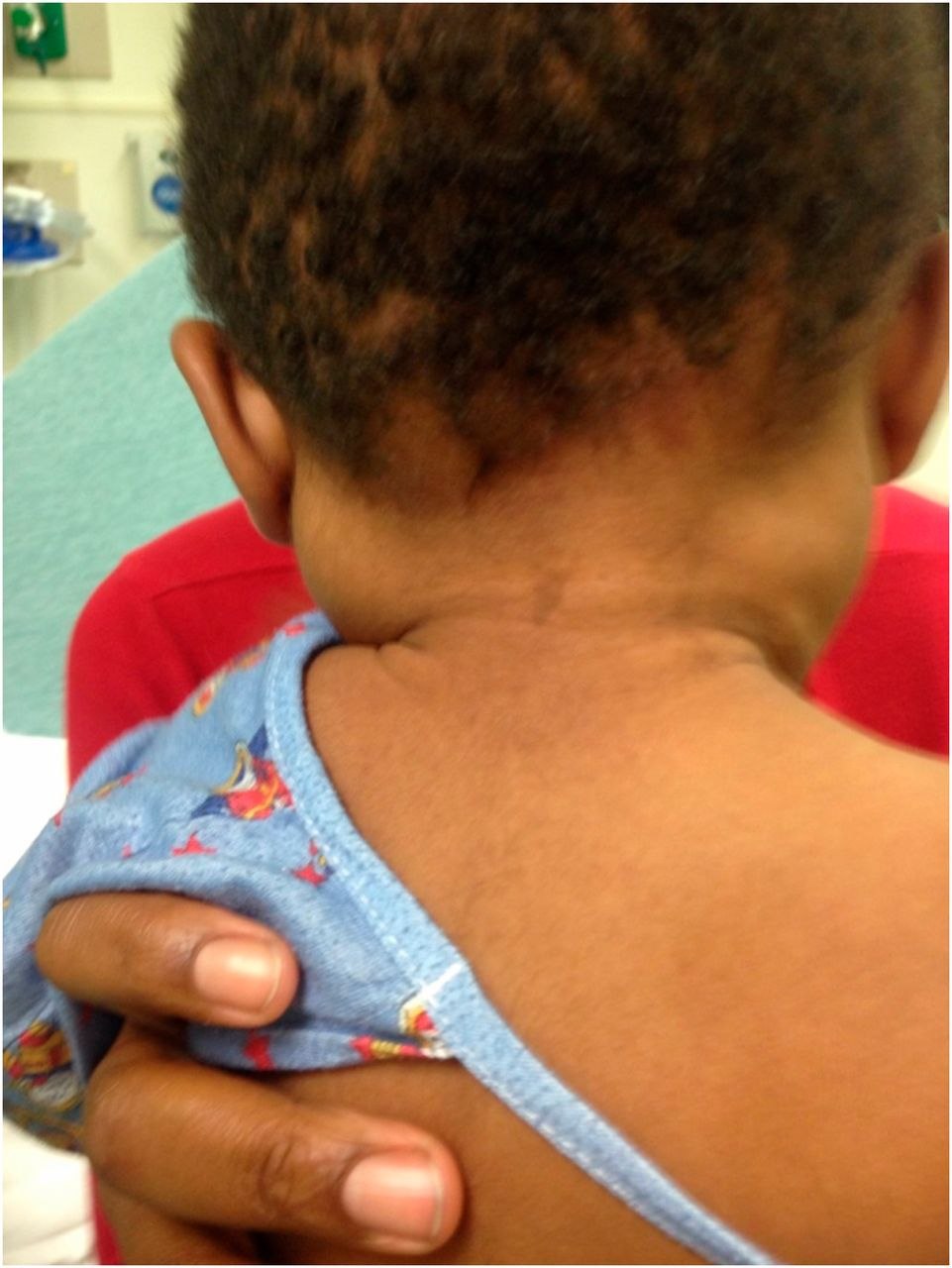
Легко пальпируемые узлы у детей чаще всего являются увеличенными в ответ на неопасную инфекцию. У детей до 12 лет обычно пальпируются шейные, паховые и подмышечные лимфатические узлы. Пальпируемые узлы в надключичной области нередко бывают связаны со злокачественным новообразованием грудной клетки или живота и всегда требуют дальнейшего обследования.
Всегда следует выполнять полное физическое обследование пациента, начиная с общего вида, показателей жизнедеятельности и параметров роста. Необходимо оценить наличие или отсутствие повышения температуры тела, антропометрические параметры в соответствии с диаграммой роста и веса, а также осведомиться, не было ли отмечено потери веса пациентом за последнее время. Затем проводится полный медицинский осмотр, особое внимание уделяется области головы и шеи, области живота и осмотру кожных покровов. Тщательно исследуется область увеличенного узла и возможный очаг инфекции, вызвавшей его увеличение. Например, у ребенка с цервикальной аденопатией следует осмотреть ротоглотку и оценить возможность наличия стрептококкового фарингита или вирусной инфекции верхних дыхательных путей. Уточните, наблюдались ли пациентом боль в горле или боль в ухе. У младенца с затылочной лимфаденопатией следует внимательно обследовать кожу головы на наличие повреждений, таких как мокнущий себорейный дерматит.
Наиболее частые причины увеличения лимфатических узлов:
* Голова и шея :
- Кожа головы (себорейный дерматит, поверхностные инфекции (импетиго, tinea capitis и др)
- Глаза (конъюнктивит)
- Ротоглотка (фарингит, проблемы с зубами, вирус простого герпеса (ВПГ), гингивостоматит
- Уши (острый средний отит)
* Область живота:
- Гепатоспленомегалия (ОБЯЗАТЕЛЬНО включается в осмотр при исследовании лимфатических узлов!)
- Объемные новообразования в брюшной полости (например, нейробластома)
* Кожа:
- Наличие высыпаний
- Петехии, пурпура, экхимозы (например, тромбоцитопения)
Исследование лимфатического узла:
При пальпации лимфатического узла важно оценивать следующее:
- Размер узла(ов) (измерить их)
- Локализация
- Подвижность
- Связь узлов между собой
- Болезненность
Обязательно осмотрите ВСЕ лимфатические узлы: преаурикулярные, постурикулярные, тонзиллярные, подбородочные, поднижнечелюстные, передние шейные, задние шейные, затылочные, надключичные, подмышечные, эпитрохлеарные (в локтевой ямке), паховые, подколенные и не оставляйте без внимания область печени и селезенки !!!
§ Дифференциальная диагностика
Генерализованные лимфаденопатии
(распространение более, чем на две несмежные группы лимфатических узлов)
Инфекционные заболевания:
• Вирусные (наиболее распространенные): ОРВИ, корь, ветряная оспа, краснуха, гепатит, ВИЧ, ВЭБ, ЦМВ, аденовирус
• Бактериальные: сифилис, бруцеллез, туберкулез, брюшной тиф, септицемия
• Грибок: гистоплазмоз, кокцидиоидомикоз
• Протозойные инфекции: токсоплазмоз
Неинфекционные воспалительные заболевания:
• Ревматологические заболевания: саркоидоз, ревматоидный артрит, системная красная волчанка (СКВ)
• Болезни депонирования: болезнь Ниманна-Пика, болезнь Гоше
• сывороточная болезнь
• болезнь Розаи-Дорфмана
Злокачественные новообразования: лейкемия, лимфома, нейробластома
Реакция на медикаменты: фенитоин, аллопуринол
Гипертиреоз
Локализованные лимфаденопатии
(увеличение одного узла или нескольких смежных областей узлов)
А. Шейные (наиболее распространенная аденопатия у детей, часто инфекционная причина):
Инфекционные:
1. Вирусная инфекция верхних дыхательных путей
2. Инфекционный мононуклеоз (ВЭБ, цитомегаловирус)
3. Стрептококковый фарингит группы А (БГСА).
4. Острый бактериальный лимфаденит (например, золотистый стафилококк)
5. Болезнь Кавасаки (особенно при одностороннем увеличении шейного лимфатического узла > 1,5 см)
6. Краснуха
7. Болезнь кошачьей царапины
8. Токсоплазмоз
9. Туберкулез, атипичные микобактерии.
Всегда следует выполнять полное физическое обследование пациента, начиная с общего вида, показателей жизнедеятельности и параметров роста. Необходимо оценить наличие или отсутствие повышения температуры тела, антропометрические параметры в соответствии с диаграммой роста и веса, а также осведомиться, не было ли отмечено потери веса пациентом за последнее время. Затем проводится полный медицинский осмотр, особое внимание уделяется области головы и шеи, области живота и осмотру кожных покровов. Тщательно исследуется область увеличенного узла и возможный очаг инфекции, вызвавшей его увеличение. Например, у ребенка с цервикальной аденопатией следует осмотреть ротоглотку и оценить возможность наличия стрептококкового фарингита или вирусной инфекции верхних дыхательных путей. Уточните, наблюдались ли пациентом боль в горле или боль в ухе. У младенца с затылочной лимфаденопатией следует внимательно обследовать кожу головы на наличие повреждений, таких как мокнущий себорейный дерматит.
Наиболее частые причины увеличения лимфатических узлов:
* Голова и шея :
- Кожа головы (себорейный дерматит, поверхностные инфекции (импетиго, tinea capitis и др)
- Глаза (конъюнктивит)
- Ротоглотка (фарингит, проблемы с зубами, вирус простого герпеса (ВПГ), гингивостоматит
- Уши (острый средний отит)
* Область живота:
- Гепатоспленомегалия (ОБЯЗАТЕЛЬНО включается в осмотр при исследовании лимфатических узлов!)
- Объемные новообразования в брюшной полости (например, нейробластома)
* Кожа:
- Наличие высыпаний
- Петехии, пурпура, экхимозы (например, тромбоцитопения)
Исследование лимфатического узла:
При пальпации лимфатического узла важно оценивать следующее:
- Размер узла(ов) (измерить их)
- Локализация
- Подвижность
- Связь узлов между собой
- Болезненность
Обязательно осмотрите ВСЕ лимфатические узлы: преаурикулярные, постурикулярные, тонзиллярные, подбородочные, поднижнечелюстные, передние шейные, задние шейные, затылочные, надключичные, подмышечные, эпитрохлеарные (в локтевой ямке), паховые, подколенные и не оставляйте без внимания область печени и селезенки !!!
§ Дифференциальная диагностика
Генерализованные лимфаденопатии
(распространение более, чем на две несмежные группы лимфатических узлов)
Инфекционные заболевания:
• Вирусные (наиболее распространенные): ОРВИ, корь, ветряная оспа, краснуха, гепатит, ВИЧ, ВЭБ, ЦМВ, аденовирус
• Бактериальные: сифилис, бруцеллез, туберкулез, брюшной тиф, септицемия
• Грибок: гистоплазмоз, кокцидиоидомикоз
• Протозойные инфекции: токсоплазмоз
Неинфекционные воспалительные заболевания:
• Ревматологические заболевания: саркоидоз, ревматоидный артрит, системная красная волчанка (СКВ)
• Болезни депонирования: болезнь Ниманна-Пика, болезнь Гоше
• сывороточная болезнь
• болезнь Розаи-Дорфмана
Злокачественные новообразования: лейкемия, лимфома, нейробластома
Реакция на медикаменты: фенитоин, аллопуринол
Гипертиреоз
Локализованные лимфаденопатии
(увеличение одного узла или нескольких смежных областей узлов)
А. Шейные (наиболее распространенная аденопатия у детей, часто инфекционная причина):
Инфекционные:
1. Вирусная инфекция верхних дыхательных путей
2. Инфекционный мононуклеоз (ВЭБ, цитомегаловирус)
3. Стрептококковый фарингит группы А (БГСА).
4. Острый бактериальный лимфаденит (например, золотистый стафилококк)
5. Болезнь Кавасаки (особенно при одностороннем увеличении шейного лимфатического узла > 1,5 см)
6. Краснуха
7. Болезнь кошачьей царапины
8. Токсоплазмоз
9. Туберкулез, атипичные микобактерии.

Литература:
1. McClain, K and Fletcher R. Approach to the child with peripheral lymphadenopathy. UpToDate 2009. www.uptodate.com.
2. McClain, K and Fletcher R. Causes of Peripheral lymphadenopathy in children. UpToDate 2009. www.uptodate.com.
3. Kleigman RM, Marcdante KJ, Jensen HB, Behrman RE. Nelson Essentials of Pediatrics 5th Edition. Elselvier Saunders, 2006.
Благодарим за материал:
Автор: Трэм Нгуен
Редактор: Энн Мари Джекилл
1. McClain, K and Fletcher R. Approach to the child with peripheral lymphadenopathy. UpToDate 2009. www.uptodate.com.
2. McClain, K and Fletcher R. Causes of Peripheral lymphadenopathy in children. UpToDate 2009. www.uptodate.com.
3. Kleigman RM, Marcdante KJ, Jensen HB, Behrman RE. Nelson Essentials of Pediatrics 5th Edition. Elselvier Saunders, 2006.
Благодарим за материал:
Автор: Трэм Нгуен
Редактор: Энн Мари Джекилл

Неопластические процессы: злокачественные опухоли в детском возрасте в ¼ случаев развиваются в голове и шее. Нейробластома, лейкоз, неходжкинская и рабдомиосаркома чаще всего встречаются у детей младше 6 лет. У детей более старшего возраста чаще встречаются лимфомы Ходжкина и неходжкинские лимфомы. ,
1. Острый лейкоз
2. Лимфома
3. Нейробластома
4. Рабдомиосаркома
Б. Подчелюстные и подподбородочные
1. Инфекции рта, зубные инфекции
2. Острый лимфаденит
В. Затылочные
1. Педикулез (вши)
2. Tinea capitis
3. Краснуха
4. Детская розеола (внезапная экзантема)
Г. Предаурикулярные (редко пальпируется у детей)
1. Местная кожная инфекция
2. Хроническая офтальмологическая инфекция
Д. ЛУ средостения (не пальпируются; оцениваются косвенно через наличие надключичной аденопатии. Проявления: кашель, дисфагия, кровохарканье или синдром верхней полой вены - требуется неотложная медицинская помощь!)
1. ВСЕ
2. Лимфома
3. Саркоидоз
4. Муковисцидоз
5. Гранулематозная болезнь (туберкулез, гистоплазмоз, кокцидиоидомикоз)
Е. Надключичные (указывают на связь с серьезным заболеванием)
1. Лимфома
2. Туберкулез
3. Гистоплазмоз
4. Кокцидиоидомикоз
Ж. Подмышечные
1. Локальная инфекция
2. Болезнь кошачьей царапины
3. Бруцеллез
4. Реакция на прививки
5. Неходжкинская лимфома
6. Ювенильный ревматоидный артрит
7. Гидраденит гнойный
З. Абдоминальные (Проявления: боли в животе, боли в спине, частота мочеиспускания, запоры или непроходимость кишечника вследствие инвагинации)
1. Острый брыжеечный аденит
2. Лимфома
Е. Паховые
1. Локальная инфекция
2. Пеленочный дерматит
3. Сифилис
§ Диагностические исследования
• Развернутый (клинический) анализ крови
• Исключение инфекционных причин: Monospot-тест, цитомегаловирус, вирус Эпштейн-Барра и токсоплазма, титр бартонеллы, кожный тест на туберкулез (проба Манту или Диаскинтест), тест на ВИЧ, C-реактивный белок
• Оценка функции печени и почек + общий анализ мочи (системные нарушения, которые могут вызвать лимфаденопатию)
• Оценка уровня лактатдегидрогеназы, мочевой кислоты, кальция, фосфата, магния - если есть подозрение на злокачественную опухоль
• Исследование костного мозга, биопсия печени, биопсия лимфатического узла под контролем КТ или УЗ
Лучевые исследования
• Рентгенограмма грудной клетки. Это исследование поможет определить наличие лимфаденопатии средостения и основных заболеваний легких, включая туберкулез, кокцидиоидомикоз, лимфому и нейробластому.
• УЗИ лимфатического узла
• КТ грудной клетки и/или абдоминальной области. Лимфаденопатия надключичных узлов тесно связана с серьезными заболеваниями грудной клетки и абдоминальной области.
• Радиологическое сканирование также показывает хорошие результаты в выявлении оценки лимфом.
§ Лечение
• В большинстве случаев лечение не требуется, только исключение опасных причин и выжидательная тактика
• Лечение антибиотиками требуется в некоторых случаях при бактериальной инфекции, приводящей к увеличению лимфатических узлов. При этом обычно отмечается, что ЛУ теплые, эритематозные и болезненные. Начать следует с антибиотиков, которые действуют на бактериальные патогены, часто являющиеся причиной лимфаденита, включая золотистый стафилококк и пиогенный стрептококк. Повторная оценка через 2-4 недели. Биопсия, если ЛУ остаются без изменений или продолжают увеличиваться.
• Если вероятность наличия злокачественной опухоли высока, следует немедленно рассмотреть возможность проведения биопсии.
• При наличии лимфаденита может потребоваться аспират для посева.
§ Выводы
Таким образом, лимфаденопатия является симптомом широкого ряда заболеваний; у детей большинство из них являются доброкачественными и самопроходящими. Реже встречаются более серьезные причины лимфаденопатии, поэтому врачу важно обдумывать диагностические действия и исключать злокачественные новообразования путем тщательного сбора анамнеза и обследования пациента.
1. Острый лейкоз
2. Лимфома
3. Нейробластома
4. Рабдомиосаркома
Б. Подчелюстные и подподбородочные
1. Инфекции рта, зубные инфекции
2. Острый лимфаденит
В. Затылочные
1. Педикулез (вши)
2. Tinea capitis
3. Краснуха
4. Детская розеола (внезапная экзантема)
Г. Предаурикулярные (редко пальпируется у детей)
1. Местная кожная инфекция
2. Хроническая офтальмологическая инфекция
Д. ЛУ средостения (не пальпируются; оцениваются косвенно через наличие надключичной аденопатии. Проявления: кашель, дисфагия, кровохарканье или синдром верхней полой вены - требуется неотложная медицинская помощь!)
1. ВСЕ
2. Лимфома
3. Саркоидоз
4. Муковисцидоз
5. Гранулематозная болезнь (туберкулез, гистоплазмоз, кокцидиоидомикоз)
Е. Надключичные (указывают на связь с серьезным заболеванием)
1. Лимфома
2. Туберкулез
3. Гистоплазмоз
4. Кокцидиоидомикоз
Ж. Подмышечные
1. Локальная инфекция
2. Болезнь кошачьей царапины
3. Бруцеллез
4. Реакция на прививки
5. Неходжкинская лимфома
6. Ювенильный ревматоидный артрит
7. Гидраденит гнойный
З. Абдоминальные (Проявления: боли в животе, боли в спине, частота мочеиспускания, запоры или непроходимость кишечника вследствие инвагинации)
1. Острый брыжеечный аденит
2. Лимфома
Е. Паховые
1. Локальная инфекция
2. Пеленочный дерматит
3. Сифилис
§ Диагностические исследования
• Развернутый (клинический) анализ крови
• Исключение инфекционных причин: Monospot-тест, цитомегаловирус, вирус Эпштейн-Барра и токсоплазма, титр бартонеллы, кожный тест на туберкулез (проба Манту или Диаскинтест), тест на ВИЧ, C-реактивный белок
• Оценка функции печени и почек + общий анализ мочи (системные нарушения, которые могут вызвать лимфаденопатию)
• Оценка уровня лактатдегидрогеназы, мочевой кислоты, кальция, фосфата, магния - если есть подозрение на злокачественную опухоль
• Исследование костного мозга, биопсия печени, биопсия лимфатического узла под контролем КТ или УЗ
Лучевые исследования
• Рентгенограмма грудной клетки. Это исследование поможет определить наличие лимфаденопатии средостения и основных заболеваний легких, включая туберкулез, кокцидиоидомикоз, лимфому и нейробластому.
• УЗИ лимфатического узла
• КТ грудной клетки и/или абдоминальной области. Лимфаденопатия надключичных узлов тесно связана с серьезными заболеваниями грудной клетки и абдоминальной области.
• Радиологическое сканирование также показывает хорошие результаты в выявлении оценки лимфом.
§ Лечение
• В большинстве случаев лечение не требуется, только исключение опасных причин и выжидательная тактика
• Лечение антибиотиками требуется в некоторых случаях при бактериальной инфекции, приводящей к увеличению лимфатических узлов. При этом обычно отмечается, что ЛУ теплые, эритематозные и болезненные. Начать следует с антибиотиков, которые действуют на бактериальные патогены, часто являющиеся причиной лимфаденита, включая золотистый стафилококк и пиогенный стрептококк. Повторная оценка через 2-4 недели. Биопсия, если ЛУ остаются без изменений или продолжают увеличиваться.
• Если вероятность наличия злокачественной опухоли высока, следует немедленно рассмотреть возможность проведения биопсии.
• При наличии лимфаденита может потребоваться аспират для посева.
§ Выводы
Таким образом, лимфаденопатия является симптомом широкого ряда заболеваний; у детей большинство из них являются доброкачественными и самопроходящими. Реже встречаются более серьезные причины лимфаденопатии, поэтому врачу важно обдумывать диагностические действия и исключать злокачественные новообразования путем тщательного сбора анамнеза и обследования пациента.
2020 July 08

Рассказ "простого советского человека" (она сама себя так называет) о том, каково было растить девочку с тяжелым аутизмом в 80-90е гг (что греха таить - многое и до сих пор также). Не все в этой истории красиво и причесанно, многое вызывает боль и обиду (например, она мирилась/мирится с тем что я бы не согласился принимать как неизбежность), действия коллег вызывают жгучий стыд - но зато все честно и без прикрас. Очень интересно. Вся эта семья вызывает глубокое уважение своим тихим/повседневным подвигом, и своей "обыденной" победой
https://podcasts.google.com/feed/aHR0cHM6Ly9iZXotc2hhcGtpLmJsdWJycnkubmV0L2ZlZWQvcG9kY2FzdC8/episode/aHR0cHM6Ly9iZXotc2hhcGtpLmJsdWJycnkubmV0Lz9wPTQ1
https://podcasts.google.com/feed/aHR0cHM6Ly9iZXotc2hhcGtpLmJsdWJycnkubmV0L2ZlZWQvcG9kY2FzdC8/episode/aHR0cHM6Ly9iZXotc2hhcGtpLmJsdWJycnkubmV0Lz9wPTQ1

Пост о тепловой болезни (тепловом ударе и тепловом истощении) у детей
Пациенты сделали мне замечание, что в блоге нет ничего про тепловой удар - был один пост, да и в том ссылка умерла. Последние дни в Иваново выдались очень жаркими, я езжу на велосипеде на работу до пика жары и с работы - после пика жары, и даже в это время сильно перегреваюсь. На приеме тоже были пара детей с подозрением на тепловое истощение. Давайте исправим этот информационный пробел.
§ О чем идет речь?
Мы с вами, как и все млекопитающие (ну ок, кроме голых землекопов https://youtu.be/B20PjdrjQt8), относимся к гомойотермным животным, или, проще говоря, к теплокровным. Это означает, что мы установили для себя оптимальную температуру тела, тратим массу внутренних и внешних ресурсов для ее поддержания около отметки 37С в любых условиях, и плохо себя чувствуем, болеем и умираем, когда нам это не удается. Так вот, в жару иногда случаются ситуации, когда наши механизмы снижения избыточной температуры тела истощаются и дают сбой - в таком случае температура начинает бесконтрольно расти, а здоровье и самочувствие резко ухудшается; если это состояние развилось быстро (минуты-пара часов) - может наступить тепловой удар, а если медленно (часы-дни) может наступить тепловое истощение; симптомы последнего такие же как при ударе, но помягче. Дети расположены к тепловому удару/истощению больше взрослых, поэтому родителям хорошо бы знать об этой опасности и стараться детей (и себя) от нее оберегать.
Главное отличие тепловой болезни (гипертермии) от повышения температуры в ответ на инфекцию (лихорадки) в ПОЛНОМ отсутствии эффекта от жаропонижающих препаратов; антипиретики и нестероидные противовоспалительные препараты (парацетамол/ибупрофен и др) стимулируют собственные/внутренние механизмы снижения температуры, а тепловая болезнь возникает как раз тогда, когда собственные механизмы уже полностью истощены, и стимулировать уже нечего.
§ Каковы симптомы теплового истощения у детей?
Тепловой удар почти никогда не появляется внезапно (только что все было хорошо, и вдруг *БАЦ*), перед ударом дети часто проявляют симптомы теплового истощения, и их следует знать. Удар наступает только если долго игнорировали признаки теплового истощения и не принимали меры к снижению температуры тела, и/или если ребенок занимался спортом в жару, и/или если ребенок был обезвожен (потерял слишком много воды и/или солей из-за обильного потоотделения).
Признаки теплового истощения у детей таковы:
* Повышенная температура тела (но, как правило, менее 40С)
* Прохладная, липкая кожа, несмотря на жару
* Гусиная кожа
* Обморок, головокружение или слабость с "дурнотой"
* Головная боль
* Необычно выраженное потоотделение
* Повышенная жажда
* Раздражительность, гневливость, агрессия
* Локальные мышечные спазмы и судороги
* Тошнота и/или рвота
Дети могут подвергаться более высокому риску теплового истощения, если они:
* имеют избыточный вес или ожирение
* принимают некоторые лекарства
* имеют солнечные ожоги
* болеют в данный момент.
Важно немедленно лечить тепловое истощение при первых его признаках, так как оно может перерасти в тепловой удар.
§ Как лечить тепловое истощение у ребенка?
* Приведите/унесите своего ребенка в прохладное, затененное место
* Поощряйте его пить прохладные жидкости, содержащие соль (например, спортивные напитки, или Гидровит, или Регидрон Био, или Хумана Электролит, как при гастроэнтерите)
* Положите на его кожу холодное влажное полотенце, или намочите холодной водой его одежду
* Если ваш ребенок жалуется на болезненные мышечные судороги в ногах, руках или животе, вы также можете мягко растягивать эти мышцы, или массировать больные мышцы
* Если ваш ребенок не может пить или кажется, что теряет сознание, позвоните своему врачу или обратитесь за неотложной медицинской помощью.
§ Симптомы теплового удара у детей
Тепловой удар это наиболее тяжелая форма тепловой болезни, который возникает, когда тело ребенка создает/накапливает больше тепла, чем он может отдать в окружающую среду. Это приводит к быстрому чрезмерному
Пациенты сделали мне замечание, что в блоге нет ничего про тепловой удар - был один пост, да и в том ссылка умерла. Последние дни в Иваново выдались очень жаркими, я езжу на велосипеде на работу до пика жары и с работы - после пика жары, и даже в это время сильно перегреваюсь. На приеме тоже были пара детей с подозрением на тепловое истощение. Давайте исправим этот информационный пробел.
§ О чем идет речь?
Мы с вами, как и все млекопитающие (ну ок, кроме голых землекопов https://youtu.be/B20PjdrjQt8), относимся к гомойотермным животным, или, проще говоря, к теплокровным. Это означает, что мы установили для себя оптимальную температуру тела, тратим массу внутренних и внешних ресурсов для ее поддержания около отметки 37С в любых условиях, и плохо себя чувствуем, болеем и умираем, когда нам это не удается. Так вот, в жару иногда случаются ситуации, когда наши механизмы снижения избыточной температуры тела истощаются и дают сбой - в таком случае температура начинает бесконтрольно расти, а здоровье и самочувствие резко ухудшается; если это состояние развилось быстро (минуты-пара часов) - может наступить тепловой удар, а если медленно (часы-дни) может наступить тепловое истощение; симптомы последнего такие же как при ударе, но помягче. Дети расположены к тепловому удару/истощению больше взрослых, поэтому родителям хорошо бы знать об этой опасности и стараться детей (и себя) от нее оберегать.
Главное отличие тепловой болезни (гипертермии) от повышения температуры в ответ на инфекцию (лихорадки) в ПОЛНОМ отсутствии эффекта от жаропонижающих препаратов; антипиретики и нестероидные противовоспалительные препараты (парацетамол/ибупрофен и др) стимулируют собственные/внутренние механизмы снижения температуры, а тепловая болезнь возникает как раз тогда, когда собственные механизмы уже полностью истощены, и стимулировать уже нечего.
§ Каковы симптомы теплового истощения у детей?
Тепловой удар почти никогда не появляется внезапно (только что все было хорошо, и вдруг *БАЦ*), перед ударом дети часто проявляют симптомы теплового истощения, и их следует знать. Удар наступает только если долго игнорировали признаки теплового истощения и не принимали меры к снижению температуры тела, и/или если ребенок занимался спортом в жару, и/или если ребенок был обезвожен (потерял слишком много воды и/или солей из-за обильного потоотделения).
Признаки теплового истощения у детей таковы:
* Повышенная температура тела (но, как правило, менее 40С)
* Прохладная, липкая кожа, несмотря на жару
* Гусиная кожа
* Обморок, головокружение или слабость с "дурнотой"
* Головная боль
* Необычно выраженное потоотделение
* Повышенная жажда
* Раздражительность, гневливость, агрессия
* Локальные мышечные спазмы и судороги
* Тошнота и/или рвота
Дети могут подвергаться более высокому риску теплового истощения, если они:
* имеют избыточный вес или ожирение
* принимают некоторые лекарства
* имеют солнечные ожоги
* болеют в данный момент.
Важно немедленно лечить тепловое истощение при первых его признаках, так как оно может перерасти в тепловой удар.
§ Как лечить тепловое истощение у ребенка?
* Приведите/унесите своего ребенка в прохладное, затененное место
* Поощряйте его пить прохладные жидкости, содержащие соль (например, спортивные напитки, или Гидровит, или Регидрон Био, или Хумана Электролит, как при гастроэнтерите)
* Положите на его кожу холодное влажное полотенце, или намочите холодной водой его одежду
* Если ваш ребенок жалуется на болезненные мышечные судороги в ногах, руках или животе, вы также можете мягко растягивать эти мышцы, или массировать больные мышцы
* Если ваш ребенок не может пить или кажется, что теряет сознание, позвоните своему врачу или обратитесь за неотложной медицинской помощью.
§ Симптомы теплового удара у детей
Тепловой удар это наиболее тяжелая форма тепловой болезни, который возникает, когда тело ребенка создает/накапливает больше тепла, чем он может отдать в окружающую среду. Это приводит к быстрому чрезмерному

ению температуры тела, что приводит к стойкому повреждению мозга или смерти, если его своевременно не лечить.
Признаки теплового удара у детей:
* Температура тела, которая поднимается до опасных цифр (более 40-42С)
* Отсутствие потоотделения
* Растерянность, дезориентация
* Покрасневшая, горячая и сухая кожа (иногда кожа может быть влажной)
* Потеря сознания
* Тошнота, рвота, диарея
* Учащенное сердцебиение и дыхание
* Сильная головная боль
* Генерализованные (всех мышц) судороги
* Слабость и/или головокружение
Тепловой удар требует неотложной медицинской помощи.
Если ваш ребенок был на улице или в любой жаркой среде, а затем у него развились симптомы теплового удара - немедленно обратитесь за неотложной медицинской помощью (вызовите скорую или отвезите его в приемное отделение больницы). Но перед этим как можно скорее выполните следующие действия:
* Приведите/принесите своего ребенка в дом или в тень, и разденьте его
* Начните быстрое охлаждение, погрузив его в ванну с холодной водой
* Если ванна недоступна, то обложите ребенка полотенцами, смоченными в холодной воде, часто меняйте их чтобы не успели нагреваться
* Не вливайте ему в рот жидкость, если он без сознания, или сознание сильно спутанно (если он не пьет сам)
§ Тепловой удар у спортсменов
Тепловой удар у спортсменов не так распространен, как тепловое истощение у них, но также представляет угрозу для жизни. Спортсмены подвергаются более высокому риску, когда они участвуют в интенсивных спортивных мероприятиях между полуднем и 6 часами вечера, в самую жаркую часть дня. Если ваш ребенок является спортсменом, убедитесь, что он:
* Часто и много пьет, делает адекватные перерывы между тренировками на жаре (чтобы успеть передохнуть и не обезводиться)
* Носит правильную одежду, которая имеет светлый цвет, легкий вес и легко отдает влагу
* Избегает упражнений на свежем воздухе в часы пикового солнца (если это возможно)
Спортсмены подвергаются более высокому риску теплового истощения, если они плохо акклиматизированы к жаре, или если у них есть серповидноклеточная анемия. Если у вашего ребенка есть такие проблемы, поговорите с тренерами и убедитесь, что у них есть план для поддержания гидратации и план на случай чрезвычайных ситуаций.
§ Тепловой удар у младенцев
Тепловой удар у дошкольника встречается редко, но он очень опасен. Если вы позволите ребенку слишком долго находиться на улице в жаркую погоду, ездить в горячем автомобиле или сидеть в припаркованном автомобиле на жаре, то это может привести к быстрому повышению температуры его тела.
Поскольку младенцы и очень маленькие дети не могут сказать вам, когда им неудобно, следите за необычным поведением или косвенными симптомами, такими как:
* Плаксивость, дурное настроение, раздражительность
* Учащенное дыхание
* Летаргия (пугающая заторможенность, невозможность разбудить)
* Рвота
§ Как предотвратить тепловую болезнь у детей?
Родители могут предпринять простые шаги, чтобы защитить детей от теплового истощения и теплового удара. Вы можете следить чтобы ребенок пил достаточно жидкости в жару (70-100 мл/кг/сут). Вы можете сместить активный отдых на свежем воздухе на менее жаркие части суток (утро или вечер), а пик жары переждать в прохладе. Старайтесь пребывать в тени как можно больше, когда вы находитесь на улице в жару. Старайтесь выбирать свободную светлую одежду. Избегайте употребления кофе, газированных напитков и алкоголя в жару. Наконец, запланируйте частые купания, так как в воде ребенок легко отдает избыточное тепло, а после купания более охотно пьет.
Пост составлен по следующим материалам:
https://www.cdc.gov/disasters/extremeheat/faq.html
https://www.childrens.com/health-wellness/heat-stroke-symptoms-in-children
https://www.parents.com/health/heat-exhaustion-heat-stroke-and-your-toddler-what-parents-need-to-know/
См также этот пост педиатра Рассвета Дианы Кошевой о тепловом ударе (он больше для коллег)
https://www.facebook.com/dijuventa/posts/3100792393335558
PS Частый вопрос "не опасно ли мыть младенца в бане". Ответ на него прост: не опасно,
Признаки теплового удара у детей:
* Температура тела, которая поднимается до опасных цифр (более 40-42С)
* Отсутствие потоотделения
* Растерянность, дезориентация
* Покрасневшая, горячая и сухая кожа (иногда кожа может быть влажной)
* Потеря сознания
* Тошнота, рвота, диарея
* Учащенное сердцебиение и дыхание
* Сильная головная боль
* Генерализованные (всех мышц) судороги
* Слабость и/или головокружение
Тепловой удар требует неотложной медицинской помощи.
Если ваш ребенок был на улице или в любой жаркой среде, а затем у него развились симптомы теплового удара - немедленно обратитесь за неотложной медицинской помощью (вызовите скорую или отвезите его в приемное отделение больницы). Но перед этим как можно скорее выполните следующие действия:
* Приведите/принесите своего ребенка в дом или в тень, и разденьте его
* Начните быстрое охлаждение, погрузив его в ванну с холодной водой
* Если ванна недоступна, то обложите ребенка полотенцами, смоченными в холодной воде, часто меняйте их чтобы не успели нагреваться
* Не вливайте ему в рот жидкость, если он без сознания, или сознание сильно спутанно (если он не пьет сам)
§ Тепловой удар у спортсменов
Тепловой удар у спортсменов не так распространен, как тепловое истощение у них, но также представляет угрозу для жизни. Спортсмены подвергаются более высокому риску, когда они участвуют в интенсивных спортивных мероприятиях между полуднем и 6 часами вечера, в самую жаркую часть дня. Если ваш ребенок является спортсменом, убедитесь, что он:
* Часто и много пьет, делает адекватные перерывы между тренировками на жаре (чтобы успеть передохнуть и не обезводиться)
* Носит правильную одежду, которая имеет светлый цвет, легкий вес и легко отдает влагу
* Избегает упражнений на свежем воздухе в часы пикового солнца (если это возможно)
Спортсмены подвергаются более высокому риску теплового истощения, если они плохо акклиматизированы к жаре, или если у них есть серповидноклеточная анемия. Если у вашего ребенка есть такие проблемы, поговорите с тренерами и убедитесь, что у них есть план для поддержания гидратации и план на случай чрезвычайных ситуаций.
§ Тепловой удар у младенцев
Тепловой удар у дошкольника встречается редко, но он очень опасен. Если вы позволите ребенку слишком долго находиться на улице в жаркую погоду, ездить в горячем автомобиле или сидеть в припаркованном автомобиле на жаре, то это может привести к быстрому повышению температуры его тела.
Поскольку младенцы и очень маленькие дети не могут сказать вам, когда им неудобно, следите за необычным поведением или косвенными симптомами, такими как:
* Плаксивость, дурное настроение, раздражительность
* Учащенное дыхание
* Летаргия (пугающая заторможенность, невозможность разбудить)
* Рвота
§ Как предотвратить тепловую болезнь у детей?
Родители могут предпринять простые шаги, чтобы защитить детей от теплового истощения и теплового удара. Вы можете следить чтобы ребенок пил достаточно жидкости в жару (70-100 мл/кг/сут). Вы можете сместить активный отдых на свежем воздухе на менее жаркие части суток (утро или вечер), а пик жары переждать в прохладе. Старайтесь пребывать в тени как можно больше, когда вы находитесь на улице в жару. Старайтесь выбирать свободную светлую одежду. Избегайте употребления кофе, газированных напитков и алкоголя в жару. Наконец, запланируйте частые купания, так как в воде ребенок легко отдает избыточное тепло, а после купания более охотно пьет.
Пост составлен по следующим материалам:
https://www.cdc.gov/disasters/extremeheat/faq.html
https://www.childrens.com/health-wellness/heat-stroke-symptoms-in-children
https://www.parents.com/health/heat-exhaustion-heat-stroke-and-your-toddler-what-parents-need-to-know/
См также этот пост педиатра Рассвета Дианы Кошевой о тепловом ударе (он больше для коллег)
https://www.facebook.com/dijuventa/posts/3100792393335558
PS Частый вопрос "не опасно ли мыть младенца в бане". Ответ на него прост: не опасно,